大家都在搜
摘要糖尿病是一种复杂的慢性病,需要持续的医疗管理,在控制血糖的同时还需采取多因素降低风险策略(如控制血压、血脂、体重等)。美国糖尿病学会(ADA)制定的《糖尿病医学诊疗标准》旨在为临床医师、患者、研究人员等提供糖尿病管理要素、治疗目标和治疗质量的评估工具,已成为指导临床医师进行糖尿病临床实践的权威指南之一。近日,ADA依据最新循证证据对该标准进行了更新,并于Diabetes Care增刊上发布。本文就其中热点问题和重要更新内容进行解读。近日,根据当前糖尿病循证医学证据的变化更新,美国糖尿病学会(American Diabetes Association,ADA)在Diabetes Care增刊上发布了2020年糖尿病医学诊疗标准(Standards of Medical Care in Diabetes,以下简称2020年ADA标准)[1],该标准延续了2019年ADA标准的章节排布,分为16个章节:S1.提高群体诊疗和促进人群健康;S2.糖尿病的分类和诊断;S3.预防或延缓2型糖尿病;S4.综合医学评估和合并症评估;S5.促进生活方式干预以改善预后;S6.血糖控制目标;S7.糖尿病技术;S8.2型糖尿病治疗的肥胖管理;S9.降糖药物治疗方案;S10.心血管疾病及危险因素管理;S11.微血管并发症和糖尿病足护理;S12.老年糖尿病管理;S13.儿童和青少年糖尿病管理;S14.妊娠合并糖尿病管理;S15.院内糖尿病管理;S16.糖尿病的倡议。 2020年ADA标准纳入了已知或被认为对糖尿病预后有利且最具成本效益的诊断、治疗和监测手段,并在2019年ADA标准的基础上,将第5章节从“生活方式管理”修改为“促进生活方式干预以改善预后”,并将包括焦虑、抑郁、饮食失调行为及严重精神疾病等内容在内的“社会心理/情绪障碍”移至第5章节中(2019年ADA标准中为第4章节),以便与其中现有的社会心理指导相结合。除了阐述推荐等级或反映新证据的变化外,2020年ADA标准还包括了许多实质性的修订,本文就2020年ADA标准中的热点问题和重要更新内容进行解读。
延续既往的ADA标准,2020年ADA标准仍将糖尿病分为1型糖尿病、2型糖尿病、妊娠糖尿病(gestational diabetes mellitus,GDM)和特殊类型糖尿病4类。目前部分表现出胰岛自身抗体阳性且短期无需胰岛素治疗的糖尿病患者,被诊断为成人隐匿性自身免疫性糖尿病(latent autoimmune diabetes in adults,LADA)[2]。该病最常见的临床表现为年龄≥35岁(部分标准为30岁,中国标准为18岁),至少一种胰岛自身免疫抗体阳性[如谷氨酸脱羧酶抗体(GAD-Ab)、酪氨酸磷羧酶抗体(IA2-Ab)、胰岛素自身抗体(IAA)、ZnT8等],且在最初的6个月内无需胰岛素治疗。使用“隐匿性”一词是为了将这些缓慢起病者与经典成人1型糖尿病患者区分开来。然而,这个名词是否恰当一直存在争议。2020年ADA标准则指出,无论是否将成人起病缓慢进展的自身免疫性糖尿病称为LADA,这种由于自身免疫性β细胞破坏介导的所有形式的糖尿病均应包含在1型糖尿病的范畴内。 同时,2020年ADA标准还指出,无论是1型还是2型糖尿病,均表现为由于各种遗传和/或环境因素导致的β细胞数目和/或功能的逐步丧失,最终都可能进展为慢性并发症。1型糖尿病的β细胞死亡或功能障碍主要由自身免疫引起,而对于2型糖尿病,引起其胰岛β细胞死亡和功能障碍的相关机制尚不明确。然而,胰岛素抵抗相关的β细胞胰岛素分泌相对不足似乎是2型糖尿病共有的特性,与1型糖尿病的自身免疫性β细胞破坏明显不同。由此,以β细胞为中心的糖尿病分型方案可能是未来更优的选择[3]。目前的研究认为,2型糖尿病的发生与遗传因素和包括炎症、代谢应激在内的其他胰岛素分泌缺陷有关。这种发病机制的不同已在斯堪的纳维亚和北欧人群研究中得以证实,但尚未在其他种族和种群中得到证实。因此,未来需开展相关研究阐明导致β细胞死亡或功能障碍的具体机制,从而为制订更好的个体化治疗方案服务。 有趣的是,世界卫生组织(World Health Organization,WHO)自1999年以来首次更新了糖尿病分型[4]。与既往的糖尿病分型不同,新指南将糖尿病分为了1型糖尿病、2型糖尿病、混合型糖尿病、特殊类型糖尿病、妊娠期首次发现的高血糖和未分类糖尿病6大类。其中,1型和2型糖尿病不再细分亚类,混合型糖尿病则包括LADA和酮症倾向的2型糖尿病。并指出,当没有明确的糖尿病分型诊断时,特别是初诊时,应暂时使用未分类糖尿病这一类别。尽管与2020年ADA标准推荐的糖尿病分型不同,但WHO亦提出需在阐明β细胞死亡或功能障碍具体机制的基础上,优化糖尿病鉴别分型,从而更好地指导个体化治疗。 此外,2020年ADA标准还新增了“胰腺糖尿病或胰腺外分泌疾病背景下的糖尿病”这一章节。胰腺糖尿病指在胰腺外分泌功能不全的基础上,分泌的胰岛素结构异常和功能丧失,多被误诊为2型糖尿病。胰腺功能不全引起的高血糖被称为“3c型糖尿病”。而胰腺外分泌功能不全引起的糖尿病被称为“胰腺外分泌性糖尿病(pancreoprivic diabetes)”[5],多由急/慢性胰腺炎、创伤或胰腺切除术、肿瘤、囊性纤维化、血色病等引起,并以并发胰腺外分泌功能不全、病理性胰腺成像(超声内镜、MRI、CT)和缺乏1型糖尿病相关的自身免疫性为特征[6,7]。 1.2 糖尿病筛查与诊断 口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)和糖化血红蛋白(glycated hemoglobin A1c,HbA1c)仍是判定糖尿病和糖尿病前期的标准。而对于囊性纤维化相关糖尿病(cystic fibrosis-related diabetes,CFRD)患者,OGTT亦是推荐的筛查手段,并应在10岁开始每年接受OGTT筛查。然而,值得注意的是,新近的研究结果显示,HbA1c≤5.4%(另一研究中为5.8%)可以成功筛查出90%的CFRD患者,并可减轻患者筛查负担[8,9],然而,该切点的有效性仍需要进一步的研究证实。因此,目前2020年ADA标准尚不建议将HbA1c作为CFRD的筛查指标。 亦有相关研究指出,持续葡萄糖监测(continuous glucose monitoring,CGM)或稳态模型胰岛β细胞功能(homeostasis model assessment-β cell function,HOMA-β)可能是较OGTT更为灵敏的筛查指标,并可用于评估受试者进展为CFRD的风险[10],然而目前仍缺乏长期结果相关证据,因此仍不建议将其用于本病的筛查。 该指南修订了“妊娠糖尿病”部分,并指出,尽管“一步法”和“两步法”筛查GDM的全人群结果尚不一致,需要进一步研究以建立统一的GDM诊断方法,但二者目前均可用于GDM的临床诊断(表1),并推荐:①在第1次产检时,使用标准诊断标准对有危险因素的孕妇进行糖尿病前期/糖尿病筛查;②对此前未诊断糖尿病的孕妇在妊娠24~28周进行GDM筛查;③对GDM患者在产后4~12周予以OGTT筛查糖尿病前期/糖尿病;④有GDM病史的女性应至少每3年行1次OGTT筛查;⑤对于有GDM病史的糖尿病前期患者,应加强生活方式干预,必要时应用erjiashaunggua以预防糖尿病。 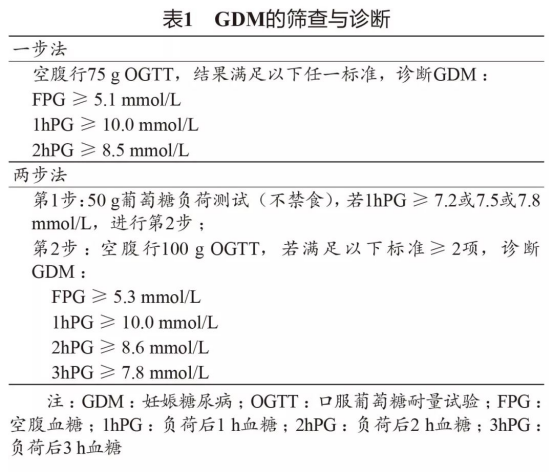 此外,2020年ADA标准就无症状的糖尿病高危人群增加了一项新的推荐,建议计划妊娠的超重/肥胖和/或有≥1项其他糖尿病危险因素的女性进行糖尿病前期和/或2型糖尿病筛查。 来源:人民卫生出版社《中国医学前沿杂志(电子版)》 引用本文: 应令雯,周健.2020年ADA糖尿病医学诊疗标准解读[J].中国医学前沿杂志(电子版),2020,12(1):59-70. |